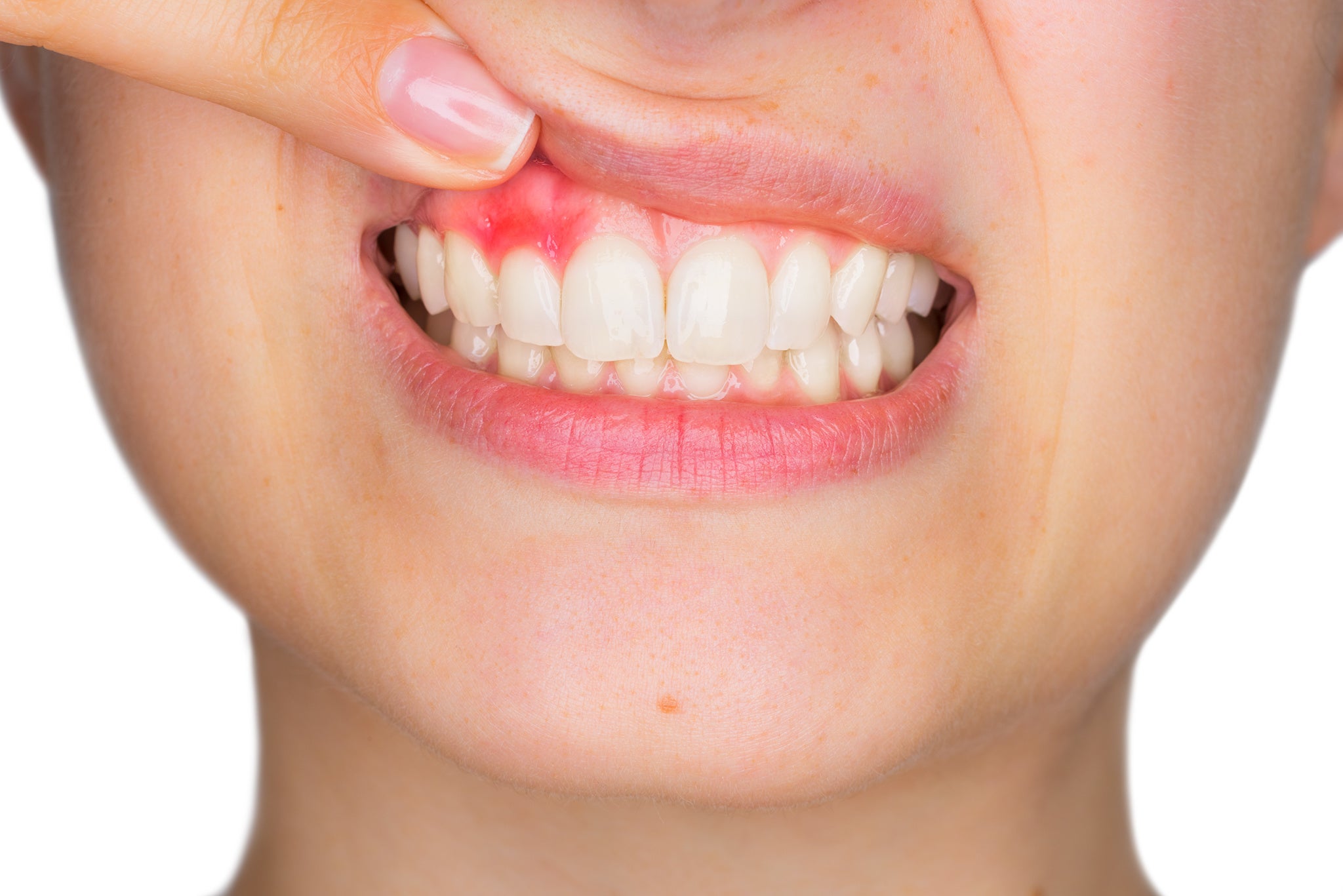
Définition Stomatite
La stomatite est une inflammation douloureuse de l’intérieur de la bouche pouvant avoir de nombreuses origines, mécaniques ou infectieuses comme la stomatite aphteuse.
Symptômes : rougeurs au niveau de la muqueuse buccale, petites ulcérations douloureuses.
Causes : prothèse dentaire mal adaptée, poussée d’une dent de sagesse, infection (zona, herpès, tuberculose, Candida…).
Traitement : celui de la cause, associé à une bonne hygiène bucco-dentaire.

Comment reconnaître une stomatite ?
La stomatite désigne une inflammation de la muqueuse de la bouche, pouvant toucher les joues, le palais, la gorge, les gencives, la langue et l’intérieur des lèvres. Elle se manifeste par des rougeurs et de petits ulcères douloureux à l’intérieur de la bouche, gênants pour parler et manger.
Cette inflammation peut avoir de très nombreuses origines, comme le port d’une prothèse dentaire mal adaptée, la poussée d’une dent de sagesse, un agent infectieux (zona, herpès, tuberculose, syphilis, candidose…) ou allergique, des variations hormonales (grossesse, cycle menstruel…), certains médicaments ou traitements (chimiothérapie, radiothérapie).
Qu'est-ce qu'une stomatite aphteuse ?
Selon l’origine de l’inflammation, la stomatite peut prendre différentes appellations. Dans le cas d’un ulcère lié à un aphte, on parle de stomatite aphteuse. Dans cadre d’une infection de la bouche par le virus de l’herpès, on utilise le terme de stomatite herpétique ou encore de stomatite prothétique lorsque la levure Candida albicans est en cause en provoquant le muguet.
Stomatite : quand consulter ?
Une ulcération dans la bouche qui dure plus d’une dizaine de jours nécessite de consulter son médecin ou dentiste.
Une inflammation buccale qui s’accompagne d’un gonflement des ganglions lymphatiques ou de fièvre, nécessite un traitement en urgence.
Comment soigner une stomatite ?
Le médecin ou le chirurgien-dentiste doit identifier la ou les causes, ainsi que les éventuels facteurs favorisants, afin de proposer le traitement le plus adapté. Il peut s’agir d’antibiotiques, d’antifongique, d’un traitement local antiseptique sous forme de bains de bouche ou antalgique en pommade.
En parallèle, l’hygiène bucco-dentaire doit être à la fois renforcée et adaptée pour limiter la gêne dans la vie quotidienne : brossage des dents à l’aide d’un dentifrice doux (sans sulfates) et d’une brosse à dents à brins ultra-souples, passage du fil dentaire et/ou d’une brossette interdentaire (pour s’assurer d’ôter au maximum les débris alimentaires et la plaque dentaire qui pourraient favoriser le développement bactérien et l’inflammation gingivale ou gingivite), bains de bouche.
En cas d’origine infectieuse, il convient également de renforcer l’hygiène des outils bucco-dentaires, notamment de la brosse à dents et des brossettes interdentaires en les faisant sécher tête en haut et en les rinçant à l’eau mélangée avec du bicarbonate de soude.
Après guérison de la stomatite, la poursuite d’une bonne hygiène bucco-dentaire contribue à prévenir les récidives inflammatoires buccales.
Il est important d’éliminer autant que possible les facteurs favorisants : comme l’accumulation bactérienne, les facteurs de risques tels le tabagisme, un diabète non équilibré et les facteurs irritants telles les prothèses mal adaptées.
En cas de douleurs vives, il est conseillé d’éviter les aliments trop chauds, épicés et acides (pamplemousse, fraise, ananas…), et de veiller à une bouche suffisamment hydratée en buvant beaucoup d’eau très régulièrement tout au long de la journée pour éviter une bouche sèche.